Capitolo 8
Il sistema socio sanitario regionale in trasformazione (Nota 1)
Al fine di rispondere ai bisogni di salute espressi dalla popolazione e nel contempo garantire una più efficiente distribuzione delle risorse, il sistema socio-sanitario regionale è stato oggetto di un graduale e continuo processo di trasformazione, modernizzazione e ridefinizione, anche sotto la spinta delle riforme nazionali.
L'orientamento è quello di diminuire il carico improprio che grava sulle strutture ospedaliere e impedisce un'efficace ed efficiente allocazione delle risorse, rinviando alla rete territoriale dei servizi la presa in carico delle patologie di tipo cronico o più marcatamente sociale, dei casi di lungo-assistenza e di riabilitazione prolungata. Tale riorganizzazione prevede l'incentivazione di forme alternative al ricovero ospedaliero attraverso la valorizzazione della medicina territoriale in un'ottica di sistema.
Anche gli ospedali vengono ridefiniti, concepiti e collegati secondo una logica di rete, così da agevolare l'accessibilità dei cittadini alle specialità di base e rendere più razionale l'accesso alle specialità di maggiore complessità e di elevata tecnologia. Nel contempo si punta a rafforzare l'integrazione dell'ospedale con i servizi distrettuali, le cure primarie e il sociale, a garanzia della continuità assistenziale e di una solida offerta dei servizi di cure intermedie. Per consentire la continuità assistenziale si riconosce ancora di più l'importanza e la necessità dell'integrazione tra assistenza sociale e sanitaria, da sempre uno degli elementi fondanti del sistema veneto.
L'orientamento è quello di diminuire il carico improprio che grava sulle strutture ospedaliere e impedisce un'efficace ed efficiente allocazione delle risorse, rinviando alla rete territoriale dei servizi la presa in carico delle patologie di tipo cronico o più marcatamente sociale, dei casi di lungo-assistenza e di riabilitazione prolungata. Tale riorganizzazione prevede l'incentivazione di forme alternative al ricovero ospedaliero attraverso la valorizzazione della medicina territoriale in un'ottica di sistema.
Anche gli ospedali vengono ridefiniti, concepiti e collegati secondo una logica di rete, così da agevolare l'accessibilità dei cittadini alle specialità di base e rendere più razionale l'accesso alle specialità di maggiore complessità e di elevata tecnologia. Nel contempo si punta a rafforzare l'integrazione dell'ospedale con i servizi distrettuali, le cure primarie e il sociale, a garanzia della continuità assistenziale e di una solida offerta dei servizi di cure intermedie. Per consentire la continuità assistenziale si riconosce ancora di più l'importanza e la necessità dell'integrazione tra assistenza sociale e sanitaria, da sempre uno degli elementi fondanti del sistema veneto.
Responsabilizzazione e autonomia - I Sistemi Sanitari regionali
Le fasi della nascita e dell'evoluzione del Sistema Socio Sanitario della Regione del Veneto sono caratterizzate da un'incessante stratificazione normativa, nella quale sono rilevabili alcune tappe fondamentali.
L'origine di una graduale responsabilizzazione dell'Ente Regione in ambito sanitario non può che essere ricercata nell'istituzione delle Regioni a Statuto Ordinario (Legge 16 maggio 1970, n. 281): fin dall'inizio, infatti, vengono attribuite alle Regioni le funzioni di programmazione e gestione dei servizi sanitari. Su queste basi, nel vecchio Statuto della Regione del Veneto, approvato nel 1971, all'art.4 si legge "(...) la Regione veneta esercita i propri poteri: (...) - per garantire a tutti i cittadini i servizi sociali, con particolare riguardo all'abitazione, alla scuola, alla tutela della salute, ai trasporti, alle attrezzature sportive (...)".
Sin da tale fase, definibile come prodromica, viene in evidenza un approccio finalizzato all'integrazione tra il sociale e il sanitario, tutt'ora elemento distintivo del sistema sanitario veneto. Tale indirizzo matura e prende contorni più definiti negli anni immediatamente successivi all'istituzione del Servizio Sanitario Nazionale (Legge 23 dicembre 1978, n. 833) e del conseguente suo riordino (Decreto Legislativo n. 502 del 30 dicembre 1992), con l'applicazione dei principi di regionalizzazione e aziendalizzazione in sanità. Le leggi regionali che ne derivano (n.55 e n.56 del 1994) sono di fondamentale importanza: viene ridefinito l'impianto organizzativo del Sistema Sanitario Regionale, sono individuati gli strumenti e le modalità di programmazione, di gestione e di controllo delle Aziende Sanitarie. In particolare, l'art.8 della L.R. n.56 stabilisce che :
Dopo questa seconda fase, definibile come istitutiva, si realizzano ulteriori provvedimenti rilevanti che dal livello nazionale si riflettono a cascata sulle Regioni. In particolare, l'approvazione del Decreto Legislativo 19 giugno 1999, n. 229 recante le "Norme per la razionalizzazione del Servizio sanitario nazionale, a norma dell'articolo 1 della legge 30 novembre 1998, n. 419" segna l'inizio del terzo ciclo delle riforme che hanno interessato la sanità nel nostro Paese. I principi di regionalizzazione e aziendalizzazione vengono ulteriormente rafforzati e trovano il Veneto in posizioni avanzate rispetto a gran parte delle altre regioni italiane.
Si concretizza un primo abbozzo di federalismo fiscale (Decreto Legislativo 18 febbraio 2000, n.56), che si consolida con la Legge costituzionale 18 ottobre 2001, n. 3 e la conseguente riforma del Titolo V della Costituzione: le singole Regioni sono gli attori chiamati a garantire a tutti i Livelli Essenziali di Assistenza sanitaria (DPCM 29 novembre 2001).
In questa ulteriore fase, definibile come quella della maturità, si pongono le basi per individuare le "chiavi di accesso" al sistema e per articolare i processi necessari al suo mantenimento e miglioramento. I fondamenti della qualità, presenti da molto tempo nella realtà veneta, entrano ufficialmente a far parte della dialettica Regione/Aziende Sanitarie e Management aziendale/Strutture interne. La legge regionale 16 agosto 2002, n. 22 individua i requisiti indispensabili per l'autorizzazione all'esercizio e all'accreditamento delle strutture sanitarie. Con la prima locuzione si intende un procedimento che, se giunto a buon fine, consente di svolgere attività negli ambiti sanitario, socio-sanitario e sociale. Con la seconda si definisce una procedura che, se conclusa positivamente, permette di poter accedere alla possibilità di svolgere tali attività per conto del Servizio Sanitario Regionale. Ma ciò non basta, alcune Aziende conseguono l'accreditamento di eccellenza secondo standard certificati a livello internazionale. Non si tratta di mere ipotesi, ma di concrete realtà in alcune Aziende Sanitarie del Veneto che fanno da "apripista", come l'Azienda ULSS 9-Treviso e l'Azienda ULSS 1-Belluno.
Nel successivo quinquennio si entra quindi nella fase che possiamo definire come adattativa/evolutiva. L'intesa Stato-Regioni del 23 marzo 2005 obbliga le Regioni a garantire l'equilibrio economico-finanziario, mantenendo al contempo i Livelli Essenziali di Assistenza (Nota 2) e si traduce nella sottoscrizione, il 28 settembre 2006, del primo "Patto per la Salute" tra il Governo e le Regioni, finalizzato a migliorare la qualità dei servizi, a promuovere l'appropriatezza delle prestazioni e a garantire l'unitarietà del sistema.
Tra le altre tappe, infine la Legge del 5 maggio 2009 n. 42 che delega il Governo a legiferare in materia di federalismo fiscale, in attuazione dell'articolo 119 della Costituzione, e la sottoscrizione nel 2009 del nuovo "Patto per la Salute" tra il Governo e le Regioni, che impegna queste ultime ad "assicurare l'equilibrio finanziario della gestione in condizioni di efficienza e appropriatezza" (Nota 3).
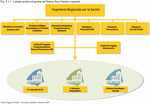
Su queste basi, e in relazione ai conseguenti vincoli, la Regione del Veneto ha incentrato la propria programmazione socio-sanitaria, mirando a un più efficace controllo della spesa, a fronte del mantenimento e miglioramento della qualità dei servizi e delle prestazioni erogate ai cittadini. (Figura 8.1.1)
Il percorso delineato prevede una crescente responsabilizzazione delle Aziende Sanitarie e una maggiore equità distributiva delle risorse disponibili tra le Aziende ULSS, mediante la determinazione dei costi standard.
L'altro fronte sul quale si esplica la programmazione regionale è quello degli investimenti, con lo snellimento delle procedure di esame, valutazione e autorizzazione, attraverso diverse forme di partenariato pubblico-privato, degli interventi di edilizia sanitaria e di acquisizione dei grandi macchinari. Completano il quadro, la gestione centralizzata degli acquisti, lo sviluppo del Sistema Informativo Socio Sanitario e il perfezionamento dei controlli sui bilanci.
Il primo fattore da considerare al riguardo è la numerosità. Continua, infatti, il rapido e progressivo aumento della popolazione in Veneto, prossima ormai a 5 milioni di abitanti. Nell'arco degli ultimi 10 anni ha significato un incremento medio della popolazione residente nelle Aziende ULSS di circa 19 mila unità. La crescita demografica è di dimensioni rilevanti e sottopone il personale delle Aziende Sanitarie a un notevole sforzo e impegno per fornire servizi e prestazioni sanitarie, socio-sanitarie e sociali alla popolazione.
Il secondo fattore è rappresentato dalla composizione della popolazione e dalla presenza di un numero crescente di persone di età avanzata. Oggi un'età pari a 65 anni viene considerata ancora di piena efficienza fisica e mentale, tuttavia anche in buone condizioni di salute, a partire da questa età ci si sottopone a un maggior numero i controlli clinici programmati o volontari; inoltre man mano che l'età avanza i bisogni sanitari si intensificano. Se poi la condizione socio-economica degli anziani è connotata da uno stato di disagio, si aggiungono anche necessità di tipo socio-sanitario e sociale. Tutto ciò rappresenta un ulteriore carico per il Sistema Socio Sanitario Regionale.
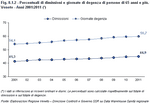
Per comprendere l'incidenza di questa fascia di età sull'insieme dei bisogni sanitari, ad esempio, basta osservare la percentuale di dimissioni e di giornate di degenza occupate da persone di età pari o superiore ai 65 anni. Nel 2011 rappresentano il 45% della totalità delle dimissioni in Veneto e il 60% delle giornate di degenza, 5,6 punti percentuali in più rispetto al 2001. Ciò si riflette anche sul territorio con il progressivo aumento delle necessità di dimissioni protette, assistenza domiciliare e di servizi correlati. (Figura 8.1.2)
Soprattutto la progressiva incidenza di patologie croniche, crescente con l'avanzare dell'età, porta a un aumento dei bisogni sanitari e quindi dell'accesso ai servizi territoriali e ospedalieri. Le malattie croniche rappresentano di gran lunga le principali cause di morte: in particolare, le malattie del sistema circolatorio e i tumori causano circa il 70% dei decessi (Nota 4).
Nonostante le dinamiche sopra descritte, la mortalità per tutte le principali malattie croniche ha mostrato una forte diminuzione nello scorso decennio, grazie ai miglioramenti delle cure primarie e specialistiche e delle condizioni di vita e lavoro, all'adozione di stili di vita più sani e alla realizzazione di più estesi interventi di prevenzione.
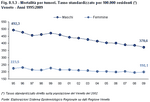
La mortalità per cardiopatie ischemiche è nettamente scesa: il tasso standardizzato (Nota 5) nel 2009 è di 161,6 decessi per i maschi e di 84 decessi per le femmine ogni 100.000 abitanti, rispetto al 1995 in diminuzione del 27% il primo e del 23% il secondo. Si tratta in totale di 2.992 decessi nei maschi e 3.157 nelle femmine.
Il tasso delle malattie cerebrovascolari è di 84,6 per i maschi, di 63 per le femmine e hanno mostrato uno dei cali più marcati, oltre il 40% in meno, sia per i maschi che per le femmine tra il 1995 e il 2009.
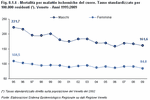
Anche il tasso di mortalità per tumori è diminuito del 25% nei maschi e dell'11% nelle femmine, ammontando nel 2009 a un totale di 7.795 decessi nei maschi e 6.211 nelle femmine.
La marcata diminuzione della mortalità da un lato e il forte incremento della quota di popolazione anziana dall'altro sono all'origine del forte aumento del numero di malati da curare e della necessità di spostare i percorsi di diagnosi e cura dall'ospedale al territorio. (Figura 8.1.3), (Figura 8.1.4)
Il terzo fattore è costituito dagli effetti dei flussi migratori: a oggi gli stranieri residenti in Veneto sono circa 500 mila, più del triplo rispetto a 10 anni fa. L'immigrazione porta con sé bisogni particolarmente complessi, di natura socio-culturale (ad esempio: diversi approcci alla malattia ed ai servizi sanitari, problemi di comunicazione) piuttosto che strettamente medica.
Il quarto fattore è individuato dalle necessità strutturali. Da tempo la Regione del Veneto ha sviluppato un processo di individuazione degli interventi in materia di edilizia sanitaria e di grandi macchinari che comprende la proposizione dei progetti, la loro selezione, il successivo finanziamento e la loro realizzazione. La ridefinizione e il potenziamento della Commissione Regionale per l'Investimento in Tecnologia ed Edilizia, avvenute nel 2011, si colloca nel segno del miglioramento continuo di questo processo. L'11 dicembre 2009 e il 22 marzo 2012 sono stati sottoscritti il quarto ed il quinto Accordo di programma integrativo fra il Ministero della Salute, il Ministero dell'Economia e delle Finanze e la Regione Veneto, finalizzati alla riqualificazione della rete ospedaliera, alla riorganizzazione di ospedali esistenti e all'adeguamento normativo ai requisiti minimi. Al 31/03/2012 risulta utilizzato il 95,8% dei finanziamenti messi a disposizione per complessivi 210 interventi.
Il quinto e ultimo fattore che qui consideriamo è il cambio di paradigma che caratterizza la professione medica e più in generale i professionisti della salute. Negli anni Ottanta si sviluppa un dibattito che porta alla definizione di un nuovo modello di medicina, definito biopsicosociale, proposto dallo psichiatra statunitense George Libman Engel, secondo il quale ogni condizione di salute o di malattia è conseguenza dell'interazione tra fattori biologici, psicologici e sociali. Viene dunque superata la visione deterministica propria del modello biologico (se esiste il sintomo A correlato a esami clinici con determinati valori, allora si è in presenza della malattia B) per accogliere un approccio in cui la persona è considerata nella sua globalità.
Per gli operatori sanitari non si tratta quindi di considerare soltanto i segni, i sintomi, gli esami di laboratorio e strumentali, ma anche le valutazioni e le aspettative degli assistiti, così come la loro capacità di partecipare attivamente ai percorsi di prevenzione, diagnosi, cura e riabilitazione. (Figura 8.1.5)
I fattori enunciati vanno ad alimentare un fronte dei bisogni sempre più ampio. Su un altro versante, siamo invece di fronte alla rilevante questione della limitatezza di risorse finanziarie disponibili, oggetto di confronto tra Stato e Regioni. La Regione del Veneto ha in questo contesto un ruolo di primo piano, ricoprendo il ruolo di coordinatore della Commissione Sanità della Conferenza delle Regioni. In questa fase sono stati individuati otto argomenti, ritenuti prioritari:
Le fasi della nascita e dell'evoluzione del Sistema Socio Sanitario della Regione del Veneto sono caratterizzate da un'incessante stratificazione normativa, nella quale sono rilevabili alcune tappe fondamentali.
L'origine di una graduale responsabilizzazione dell'Ente Regione in ambito sanitario non può che essere ricercata nell'istituzione delle Regioni a Statuto Ordinario (Legge 16 maggio 1970, n. 281): fin dall'inizio, infatti, vengono attribuite alle Regioni le funzioni di programmazione e gestione dei servizi sanitari. Su queste basi, nel vecchio Statuto della Regione del Veneto, approvato nel 1971, all'art.4 si legge "(...) la Regione veneta esercita i propri poteri: (...) - per garantire a tutti i cittadini i servizi sociali, con particolare riguardo all'abitazione, alla scuola, alla tutela della salute, ai trasporti, alle attrezzature sportive (...)".
Sin da tale fase, definibile come prodromica, viene in evidenza un approccio finalizzato all'integrazione tra il sociale e il sanitario, tutt'ora elemento distintivo del sistema sanitario veneto. Tale indirizzo matura e prende contorni più definiti negli anni immediatamente successivi all'istituzione del Servizio Sanitario Nazionale (Legge 23 dicembre 1978, n. 833) e del conseguente suo riordino (Decreto Legislativo n. 502 del 30 dicembre 1992), con l'applicazione dei principi di regionalizzazione e aziendalizzazione in sanità. Le leggi regionali che ne derivano (n.55 e n.56 del 1994) sono di fondamentale importanza: viene ridefinito l'impianto organizzativo del Sistema Sanitario Regionale, sono individuati gli strumenti e le modalità di programmazione, di gestione e di controllo delle Aziende Sanitarie. In particolare, l'art.8 della L.R. n.56 stabilisce che :
- La Regione persegue l'integrazione delle politiche sanitarie e sociali e promuove la delega della gestione dei servizi sociali da parte dei Comuni alle Unità Locali Socio-Sanitarie, anche prevedendo specifici finanziamenti, con le modalità definite dal Piano Regionale Socio-Sanitario.
- La Regione persegue altresì l'integrazione delle attività svolte da soggetti pubblici e privati sia all'interno del Comune sia a livello intercomunale in ambiti territoriali corrispondenti a quelli definiti per le nuove Unità Locali Socio-Sanitarie.
Dopo questa seconda fase, definibile come istitutiva, si realizzano ulteriori provvedimenti rilevanti che dal livello nazionale si riflettono a cascata sulle Regioni. In particolare, l'approvazione del Decreto Legislativo 19 giugno 1999, n. 229 recante le "Norme per la razionalizzazione del Servizio sanitario nazionale, a norma dell'articolo 1 della legge 30 novembre 1998, n. 419" segna l'inizio del terzo ciclo delle riforme che hanno interessato la sanità nel nostro Paese. I principi di regionalizzazione e aziendalizzazione vengono ulteriormente rafforzati e trovano il Veneto in posizioni avanzate rispetto a gran parte delle altre regioni italiane.
Si concretizza un primo abbozzo di federalismo fiscale (Decreto Legislativo 18 febbraio 2000, n.56), che si consolida con la Legge costituzionale 18 ottobre 2001, n. 3 e la conseguente riforma del Titolo V della Costituzione: le singole Regioni sono gli attori chiamati a garantire a tutti i Livelli Essenziali di Assistenza sanitaria (DPCM 29 novembre 2001).
In questa ulteriore fase, definibile come quella della maturità, si pongono le basi per individuare le "chiavi di accesso" al sistema e per articolare i processi necessari al suo mantenimento e miglioramento. I fondamenti della qualità, presenti da molto tempo nella realtà veneta, entrano ufficialmente a far parte della dialettica Regione/Aziende Sanitarie e Management aziendale/Strutture interne. La legge regionale 16 agosto 2002, n. 22 individua i requisiti indispensabili per l'autorizzazione all'esercizio e all'accreditamento delle strutture sanitarie. Con la prima locuzione si intende un procedimento che, se giunto a buon fine, consente di svolgere attività negli ambiti sanitario, socio-sanitario e sociale. Con la seconda si definisce una procedura che, se conclusa positivamente, permette di poter accedere alla possibilità di svolgere tali attività per conto del Servizio Sanitario Regionale. Ma ciò non basta, alcune Aziende conseguono l'accreditamento di eccellenza secondo standard certificati a livello internazionale. Non si tratta di mere ipotesi, ma di concrete realtà in alcune Aziende Sanitarie del Veneto che fanno da "apripista", come l'Azienda ULSS 9-Treviso e l'Azienda ULSS 1-Belluno.
Nel successivo quinquennio si entra quindi nella fase che possiamo definire come adattativa/evolutiva. L'intesa Stato-Regioni del 23 marzo 2005 obbliga le Regioni a garantire l'equilibrio economico-finanziario, mantenendo al contempo i Livelli Essenziali di Assistenza (Nota 2) e si traduce nella sottoscrizione, il 28 settembre 2006, del primo "Patto per la Salute" tra il Governo e le Regioni, finalizzato a migliorare la qualità dei servizi, a promuovere l'appropriatezza delle prestazioni e a garantire l'unitarietà del sistema.
Tra le altre tappe, infine la Legge del 5 maggio 2009 n. 42 che delega il Governo a legiferare in materia di federalismo fiscale, in attuazione dell'articolo 119 della Costituzione, e la sottoscrizione nel 2009 del nuovo "Patto per la Salute" tra il Governo e le Regioni, che impegna queste ultime ad "assicurare l'equilibrio finanziario della gestione in condizioni di efficienza e appropriatezza" (Nota 3).
Su queste basi, e in relazione ai conseguenti vincoli, la Regione del Veneto ha incentrato la propria programmazione socio-sanitaria, mirando a un più efficace controllo della spesa, a fronte del mantenimento e miglioramento della qualità dei servizi e delle prestazioni erogate ai cittadini. (Figura 8.1.1)
Il percorso delineato prevede una crescente responsabilizzazione delle Aziende Sanitarie e una maggiore equità distributiva delle risorse disponibili tra le Aziende ULSS, mediante la determinazione dei costi standard.
L'altro fronte sul quale si esplica la programmazione regionale è quello degli investimenti, con lo snellimento delle procedure di esame, valutazione e autorizzazione, attraverso diverse forme di partenariato pubblico-privato, degli interventi di edilizia sanitaria e di acquisizione dei grandi macchinari. Completano il quadro, la gestione centralizzata degli acquisti, lo sviluppo del Sistema Informativo Socio Sanitario e il perfezionamento dei controlli sui bilanci.
Le sfide del presente e del futuro: estensione dei bisogni e scarsità delle risorse
Una dinamica costante nel settore socio sanitario è costituita dall'allargamento dei bisogni di fronte alla scarsità delle risorse finanziarie. Dall'invecchiamento della popolazione agli imponenti flussi migratori, per citarne solo alcuni, gli elementi cui prestare attenzione non sono pochi. Vi sono poi aspetti che attengono alle necessità strutturali, ai mutamenti organizzativi determinati anche da un diverso modo di porsi di fronte alla professione medica e infermieristica, all'evoluzione tecnologica e al governo della spesa. In tale contesto possiamo approfondire brevemente alcuni fattori come maggiormente incidenti nelle dinamiche del Sistema Socio Sanitario.Il primo fattore da considerare al riguardo è la numerosità. Continua, infatti, il rapido e progressivo aumento della popolazione in Veneto, prossima ormai a 5 milioni di abitanti. Nell'arco degli ultimi 10 anni ha significato un incremento medio della popolazione residente nelle Aziende ULSS di circa 19 mila unità. La crescita demografica è di dimensioni rilevanti e sottopone il personale delle Aziende Sanitarie a un notevole sforzo e impegno per fornire servizi e prestazioni sanitarie, socio-sanitarie e sociali alla popolazione.
Il secondo fattore è rappresentato dalla composizione della popolazione e dalla presenza di un numero crescente di persone di età avanzata. Oggi un'età pari a 65 anni viene considerata ancora di piena efficienza fisica e mentale, tuttavia anche in buone condizioni di salute, a partire da questa età ci si sottopone a un maggior numero i controlli clinici programmati o volontari; inoltre man mano che l'età avanza i bisogni sanitari si intensificano. Se poi la condizione socio-economica degli anziani è connotata da uno stato di disagio, si aggiungono anche necessità di tipo socio-sanitario e sociale. Tutto ciò rappresenta un ulteriore carico per il Sistema Socio Sanitario Regionale.
Per comprendere l'incidenza di questa fascia di età sull'insieme dei bisogni sanitari, ad esempio, basta osservare la percentuale di dimissioni e di giornate di degenza occupate da persone di età pari o superiore ai 65 anni. Nel 2011 rappresentano il 45% della totalità delle dimissioni in Veneto e il 60% delle giornate di degenza, 5,6 punti percentuali in più rispetto al 2001. Ciò si riflette anche sul territorio con il progressivo aumento delle necessità di dimissioni protette, assistenza domiciliare e di servizi correlati. (Figura 8.1.2)
Soprattutto la progressiva incidenza di patologie croniche, crescente con l'avanzare dell'età, porta a un aumento dei bisogni sanitari e quindi dell'accesso ai servizi territoriali e ospedalieri. Le malattie croniche rappresentano di gran lunga le principali cause di morte: in particolare, le malattie del sistema circolatorio e i tumori causano circa il 70% dei decessi (Nota 4).
Nonostante le dinamiche sopra descritte, la mortalità per tutte le principali malattie croniche ha mostrato una forte diminuzione nello scorso decennio, grazie ai miglioramenti delle cure primarie e specialistiche e delle condizioni di vita e lavoro, all'adozione di stili di vita più sani e alla realizzazione di più estesi interventi di prevenzione.
La mortalità per cardiopatie ischemiche è nettamente scesa: il tasso standardizzato (Nota 5) nel 2009 è di 161,6 decessi per i maschi e di 84 decessi per le femmine ogni 100.000 abitanti, rispetto al 1995 in diminuzione del 27% il primo e del 23% il secondo. Si tratta in totale di 2.992 decessi nei maschi e 3.157 nelle femmine.
Il tasso delle malattie cerebrovascolari è di 84,6 per i maschi, di 63 per le femmine e hanno mostrato uno dei cali più marcati, oltre il 40% in meno, sia per i maschi che per le femmine tra il 1995 e il 2009.
Anche il tasso di mortalità per tumori è diminuito del 25% nei maschi e dell'11% nelle femmine, ammontando nel 2009 a un totale di 7.795 decessi nei maschi e 6.211 nelle femmine.
La marcata diminuzione della mortalità da un lato e il forte incremento della quota di popolazione anziana dall'altro sono all'origine del forte aumento del numero di malati da curare e della necessità di spostare i percorsi di diagnosi e cura dall'ospedale al territorio. (Figura 8.1.3), (Figura 8.1.4)
Il terzo fattore è costituito dagli effetti dei flussi migratori: a oggi gli stranieri residenti in Veneto sono circa 500 mila, più del triplo rispetto a 10 anni fa. L'immigrazione porta con sé bisogni particolarmente complessi, di natura socio-culturale (ad esempio: diversi approcci alla malattia ed ai servizi sanitari, problemi di comunicazione) piuttosto che strettamente medica.
Il quarto fattore è individuato dalle necessità strutturali. Da tempo la Regione del Veneto ha sviluppato un processo di individuazione degli interventi in materia di edilizia sanitaria e di grandi macchinari che comprende la proposizione dei progetti, la loro selezione, il successivo finanziamento e la loro realizzazione. La ridefinizione e il potenziamento della Commissione Regionale per l'Investimento in Tecnologia ed Edilizia, avvenute nel 2011, si colloca nel segno del miglioramento continuo di questo processo. L'11 dicembre 2009 e il 22 marzo 2012 sono stati sottoscritti il quarto ed il quinto Accordo di programma integrativo fra il Ministero della Salute, il Ministero dell'Economia e delle Finanze e la Regione Veneto, finalizzati alla riqualificazione della rete ospedaliera, alla riorganizzazione di ospedali esistenti e all'adeguamento normativo ai requisiti minimi. Al 31/03/2012 risulta utilizzato il 95,8% dei finanziamenti messi a disposizione per complessivi 210 interventi.
Il quinto e ultimo fattore che qui consideriamo è il cambio di paradigma che caratterizza la professione medica e più in generale i professionisti della salute. Negli anni Ottanta si sviluppa un dibattito che porta alla definizione di un nuovo modello di medicina, definito biopsicosociale, proposto dallo psichiatra statunitense George Libman Engel, secondo il quale ogni condizione di salute o di malattia è conseguenza dell'interazione tra fattori biologici, psicologici e sociali. Viene dunque superata la visione deterministica propria del modello biologico (se esiste il sintomo A correlato a esami clinici con determinati valori, allora si è in presenza della malattia B) per accogliere un approccio in cui la persona è considerata nella sua globalità.
Per gli operatori sanitari non si tratta quindi di considerare soltanto i segni, i sintomi, gli esami di laboratorio e strumentali, ma anche le valutazioni e le aspettative degli assistiti, così come la loro capacità di partecipare attivamente ai percorsi di prevenzione, diagnosi, cura e riabilitazione. (Figura 8.1.5)
I fattori enunciati vanno ad alimentare un fronte dei bisogni sempre più ampio. Su un altro versante, siamo invece di fronte alla rilevante questione della limitatezza di risorse finanziarie disponibili, oggetto di confronto tra Stato e Regioni. La Regione del Veneto ha in questo contesto un ruolo di primo piano, ricoprendo il ruolo di coordinatore della Commissione Sanità della Conferenza delle Regioni. In questa fase sono stati individuati otto argomenti, ritenuti prioritari:
- continuità assistenziale e integrazione socio-sanitaria;
- piani di riqualificazione, riorganizzazione assistenziale e di rientro dal disavanzo;
- investimenti per l'adeguamento tecnologico e relative tasse di scopo;
- rapporti Università - Servizio Sanitario Nazionale;
- regole e requisiti per l'erogazione delle prestazioni;
- personale e professioni sanitarie;
- Livelli Essenziali di Assistenza;
- flussi informativi sanitari.
Sviluppo dell'assistenza sul territorio e ottimizzazione della rete ospedaliera
La Regione del Veneto sta ridefinendo i propri indirizzi strategici con la proposta di Piano Socio Sanitario 2012-2016, attualmente all'esame del Consiglio Regionale. Nella Relazione (Nota 6) che introduce il relativo Progetto di legge regionale, si legge: "si ravvisa la necessità di rivedere i contenuti della programmazione in materia, nell'intento di adeguare il sistema ai cambiamenti socio-epidemiologici e, al contempo, di innovare i modelli organizzativi sulla scorta delle migliori pratiche realizzate in questi anni, perseguendo obiettivi di efficienza, efficacia ed economicità".La Regione del Veneto intende cogliere queste opportunità per migliorare il proprio Sistema Socio Sanitario, preservando le sue caratteristiche di eccellenza. Da questo punto di vista rappresentano scelte strategiche della programmazione regionale:
- confermare e consolidare l'integrazione socio-sanitaria, che costituisce l'elemento distintivo del Sistema Socio Sanitario regionale;
- potenziare l'assistenza territoriale, consolidando il ruolo del Distretto Socio Sanitario, ridisegnando la rete territoriale sulla scorta di una filiera dell'assistenza in grado di garantire un sistema di cure fondato sui bisogni della persona e sulle necessità di intensità assistenziale;
- completare il processo di razionalizzazione della rete ospedaliera, delineando reti cliniche funzionali ed estendendo modelli ospedalieri in cui la degenza sia definita in base alla similarità dei bisogni, in termini di complessità clinica e intensità di cura richiesta;
- assumere iniziative per favorire un impiego appropriato delle risorse professionali, ridefinendo modelli operativi, standard e parametri con cui misurare l'organizzazione del lavoro e il conseguente fabbisogno di personale.
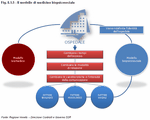
Il completamento del processo di razionalizzazione della rete ospedaliera si realizza attraverso un modello articolato su due livelli:
- ospedali di riferimento provinciale: devono disporre di specialità di base e medio livello per il territorio di riferimento, prevedere la presenza di alte specialità per un territorio più ampio, costituendo centri Hub a livello sovra-aziendale;
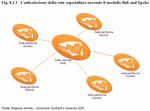
- presidi ospedalieri di rete: hanno dotazione minima composta da pronto soccorso e specialità di base e di media complessità, servizi di diagnosi e cura assicurati in "rete" con il precedente livello, costituendo centri Spoke (Nota 10). (Figura 8.2.1)
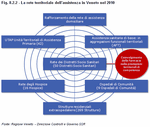
Completa il quadro la progressiva evoluzione delle forme associative della Medicina di Assistenza Primaria in Medicine di Gruppo Integrate che costituiscono il fulcro su cui viene a riorganizzarsi l'intero assetto dell'assistenza territoriale. (Figura 8.2.2)
Le Medicine di Gruppo integrate, che interessano nel 2010 circa l'8% dei Medici di Assistenza Primaria e il 9% degli assistiti della Regione Veneto, mirano a integrare in un'unica èquipe medici di famiglia, pediatri di libera scelta, infermieri del distretto e della medicina di gruppo, terapisti della riabilitazione, geriatri e palliativisti del Distretto, specialisti ambulatoriali e medici di continuità assistenziale, in rete con i servizi sociali comunali. Esse vengono, dunque, a rappresentare punti di riferimento certi per l'assistito, garanti della continuità dell'assistenza dal punto di vista relazionale, gestionale e informativo (Nota 11). A livello funzionale, tutti i professionisti che operano nell'assistenza primaria in un bacino di circa 30.000 abitanti si integrano e si coordinano all'interno delle Aggregazioni Funzionali Territoriali, che sono coordinate da un Medico di Famiglia.
Le sfide proposte dall'aumento dei bisogni e dalla contrazione delle risorse trasferite dallo Stato sono colte dall'Amministrazione Regionale quali opportunità per affinare una gestione integrata del paziente, fondata sulla continuità assistenziale, sull'integrazione dei servizi e sulla collaborazione dei diversi professionisti della salute.
Aspetti qualitativi del Sistema Socio Sanitario regionale
Secondo una distinzione tradizionale, la qualità è declinabile secondo tre dimensioni, ognuna delle quali può essere letta come espressione delle richieste dei principali soggetti portatori di interesse, integrate e mediate per specificare la qualità di un servizio. Si distinguono dunque: - la qualità organizzativa, ossia l'utilizzo più efficace e produttivo delle risorse da parte del management seguendo gli obiettivi fissati dalle autorità regionali o dagli enti che acquistano le prestazioni;
- la qualità professionale, che identifica il ruolo e il punto di vista dei professionisti e degli operatori che forniscono cura e assistenza;
- la soddisfazione dei cittadini-utenti, che raccoglie le aspettative degli stessi in qualità di singoli cittadini o come gruppi.
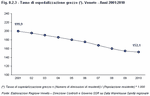
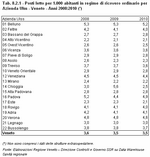
Anche rispetto al numero di posti letto per 1.000 abitanti il Veneto si trova in una situazione di eccellenza rispetto ai Paesi dell'Unione Europea, paragonabile a quella del Regno Unito e della Svezia. La Regione si è posta altresì l'obiettivo di un adeguamento tendenziale del numero di posti letto per ricoveri ordinari ai seguenti standard: 3‰ posti letto per acuti; 0,5‰ posti letto per post acuti; 1,2‰ posti letto per strutture extraospedaliere nella fattispecie strutture di ricovero intermedie. (Tabella 8.2.1)
Un esempio di qualità professionale che si collega al modello "Hub and Spoke" più sopra descritto è costituito dalla rete cardiologica.
L'infarto acuto del miocardio (IMA) è una delle principali cause di morte e disabilità nel mondo occidentale, costituisce una delle più frequenti emergenze mediche e richiede un'organizzazione sanitaria estremamente efficiente per poter garantire tempestivamente le cure più efficaci.
In Veneto a partire dal 2007 i servizi ospedalieri di emodinamica si sono strutturati secondo il modello "Hub and Spoke": i centri "Spoke" sono in grado di assicurare una copertura diurna mentre i centri "Hub" assicurano una copertura oraria sulle 24 ore per tutti i giorni della settimana e fanno da perno per quelli periferici. Nei centri "Hub" è possibile raggiungere il livello di specializzazione del cardiologo interventista, ma anche di tutta la sua equipe e la compresenza di servizi di terzo livello (cardiochirurgia) che consentono di operare nel massimo della efficacia e della sicurezza clinica. È infatti riconosciuto da tempo a livello internazionale che i migliori risultati clinici si ottengono nei centri che sono in grado di erogare almeno 400 prestazioni di angioplastica coronarica per anno. La percentuale di pazienti con IMA seguiti in centri con queste caratteristiche è aumentata dopo l'istituzione della rete cardiologica di 11 punti percentuali (74% - 85%).
Quando il paziente infartuato viene raggiunto dall'ambulanza, la diagnosi viene confermata con un tracciato elettrocardiografico che viene spedito in forma elettronica alla centrale provinciale. In questo modo già durante il trasporto in ambulanza è possibile individuare l'ospedale a cui deve essere conferito il paziente, riducendo al minimo i tempi di intervento. Questa organizzazione, garantendo maggiore appropriatezza e tempestività nelle cure, ha fatto sì che la proporzione di eventi sottoposti a intervento di angioplastica coronarica (cosiddetto "palloncino") entro 24 ore sia passata dall'8% nel 2000 al 34% del 2009.
Rispetto alla soddisfazione del cittadino-utente l'Agenzia Regionale per i Servizi Socio-Sanitari (Nota 13) ha effettuato nel 2008 con il supporto metodologico del Picker Institute un'ampia indagine sulla qualità percepita dell'assistenza ospedaliera, cui ha risposto il 67% del campione di 19.000 intervistati, che ha consentito di individuare i punti di forza e le aree di criticità delle diverse fasi dell'esperienza di ricovero ospedaliero. Il giudizio complessivo che i pazienti esprimono sulla loro esperienza di ricovero ospedaliero: è ottimo, molto buono o buono per l'89,5% dei rispondenti, inadeguato per l'1,7%; questo giudizio appare strettamente collegato alla fiducia dei pazienti nei medici e negli infermieri, che viene espressa rispettivamente dall'81% e dal 74,6% (giudizio negativo nel 3% dei casi) e alla valutazione del livello di collaborazione fra medici e infermieri: viene giudicata ottima, molto buona o buona dall'88,7% dei pazienti (giudizio negativo nel 1,7% di casi).
La prospettiva: sussidiarietà e orizzonte di prossimità
L'evoluzione da un sistema accentrato a un sistema policentrico, che vede le Regioni protagoniste, trova il Veneto nelle posizioni più avanzate in ambito Socio Sanitario. Oggi, sulla base della proposta di Piano Socio Sanitario 2012-2016 il Sistema Socio Sanitario regionale sostanzia quattro principi fondamentali:- l'universalità ossia l'essere rivolto a tutta la popolazione di riferimento;
- l'equità ossia la garanzia di una uguale opportunità nel raggiungimento e nel mantenimento di obiettivi di salute individuali e nella garanzia di uniformità delle prestazioni sul territorio regionale;
- l'umanizzazione dell'assistenza socio-sanitaria;
- l'integrazione socio-sanitaria (Nota 14).
Da questo punto di vista il Piano Socio Sanitario rappresenta prima di tutto un patto con la comunità locale; l'integrazione istituzionale viene ad allargarsi, coinvolgendo anche i soggetti non istituzionali nella creazione di una "partnership di comunità" (Nota 15). La Regione stessa entra allora in un orizzonte di prossimità nel quale, attraverso relazioni virtuose, si riesce a rispondere in maniera ancora più efficace ed efficiente ai bisogni dei cittadini.
Perciò, le caratteristiche del Sistema Socio Sanitario che abbiamo sin qui brevemente richiamato, oltre ad essere motivo di orgoglio, attestano come l'approccio utilizzato per cogliere nuove opportunità dalle sfide attuali, non può che poggiare su solide e rigogliose radici.