-
Vai al sito della statistica
La pagina iniziale
Le nostre pubblicazioni
-
Salva in pdf
Il volume
Questo capitolo
Capitolo 9
I servizi per le persone anziane non autosufficienti (Nota 1)
I futuri sviluppi demografici chiederanno all'Europa di affrontare importanti sfide economiche, sociali e di bilancio. In particolare l'invecchiamento della popolazione determinerà un aumento della spesa pubblica per pensioni, per assistenza sanitaria e sociale, per altri servizi e interventi finalizzati a garantire una buona qualità di vita alle persone anziane.
L'aspettativa di vita è aumentata e le condizioni di salute degli anziani di oggi sono in generale buone e in continuo miglioramento. Gli interventi di prevenzione e di educazione sanitaria hanno contribuito a diffondere anche tra gli anziani la consapevolezza di investire nella propria salute, adottando stili di vita corretti e abitudini sane, così da ritardare gli effetti negativi dell'età. In Veneto gli anziani si ritengono molto o abbastanza soddisfatti del proprio stato di salute (il 68%) e quanti si percepiscono in buona salute superano coloro che dichiarano di stare male, più che a livello nazionale. Tra le persone di età 65-74 anni il 42% giudica di stare bene o molto bene contro il 16% che si dichiara in cattive condizioni di salute; il resto dice di sentirsi né bene né male. Con l'avanzare dell'età, dai 75 anni in poi, diminuisce la percentuale di chi si dichiara in buona salute (22%), mentre la maggior parte degli anziani preferisce non sbilanciarsi troppo, dicendo di non stare troppo bene ma neanche male (52%). Più spesso sono le donne ad avere una peggiore percezione della propria salute e il divario rispetto agli uomini aumenta all'elevarsi dell'età.
Anche se essere anziano, quindi, non significa necessariamente essere malato o disabile, esiste una certa associazione tra vecchiaia e insorgenza di malattie degenerative, condizione di non autosufficienza e disabilità, soprattutto a età molto avanzate. Ad esempio in Veneto il 68% degli anziani di 75 anni e oltre soffre di due o più patologie croniche-degenerative, vedendo peggiorare la qualità della propria vita in termini di riduzione o perdita di autonomia nelle abituali attività della vita quotidiana, mentre per le persone di età 65-74 anni la prevalenza della multicronicità è del 46%.
Pertanto, se è vero che la vita media si allunga, è vero anche che nell'ultima parte della vita l'anziano non sarà autosufficiente, anzi il periodo compreso tra l'insorgere della non autosufficienza e il decesso è destinato nel tempo a dilatarsi.
Alla luce di ciò, una buona programmazione sanitaria si preoccupa non solo di aumentare la speranza di vita della popolazione, ma anche di garantire agli anni di vita guadagnati buone condizioni di salute, impegnandosi a mantenere gli anziani in una condizione autonoma e attiva, anche per le positive ricadute in termini economici. Infatti, secondo una stima dell'Unione Europea (Nota 2), nell'ottimistica ipotesi che l'aspettativa di vita in condizione di buona salute evolvesse come l'aspettativa di vita, si avrebbe un abbattimento significativo del previsto aumento della spesa sanitaria determinato dall'invecchiamento della popolazione, fino quasi a dimezzarsi. Tuttavia, dal momento che in futuro i più anziani, oltre gli ottant'anni, costituiranno la fascia di età della popolazione cha aumenterà più in fretta, la spesa pubblica per l'assistenza a lungo termine sarà destinata a crescere sensibilmente. Si tenga anche conto che un'ampia quota della spesa sanitaria totale che una persona incontra nel corso della propria vita è legata alla fase finale dell'esistenza.
Quando le condizioni di salute limitano l'autosufficienza dell'anziano, attualmente sono di solito i figli a prendersene cura, anche compensando le carenze del sistema di welfare pubblico. Il modello italiano, infatti, è da sempre basato sulla disponibilità della famiglia a dare supporto concreto e affettivo ai soggetti più vulnerabili: la famiglia continua a essere il principale ammortizzatore sociale, proteggendo i suoi componenti da situazioni di fragilità e nei passaggi cruciali delle fasi del ciclo di vita. Ma se in passato gli anziani potevano contare sulla presenza di numerosi figli e delle donne di casa che non lavoravano, molti degli anziani di domani potrebbero soffrire la mancanza di una rete familiare allargata, specie nei casi di indebolimento della famiglia e di sfarinamento dei rapporti tra i componenti. E' innegabile constatare, quindi, che la famiglia faticherà sempre di più a sostenere adeguatamente il carico assistenziale, cui dovrà sopperire il sistema di assistenza formale.
L'evoluzione della spesa sanitaria dipenderà quindi non solo dall'invecchiamento della popolazione, ma anche dall'incidenza della disabilità tra gli anziani, dal disequilibrio tra cure formali e informali, oltre che dalla tipologia di servizi che il sistema intende mettere a disposizione.
Residenziale, semiresidenziale o domiciliare, di natura economica o in forma di servizi. La rete assistenziale rivolta agli anziani non autosufficienti nel Veneto è frutto di politiche che negli anni hanno prodotto una molteplicità di interventi sempre più in grado di prendere in carico le persone in relazione alla complessità del loro bisogno sociale e sanitario. L'aumento della qualità e della quantità dell'offerta ha portato negli ultimi anni a incrementi della spesa regionale superiori al costo della vita e ai trend demografici. L'invecchiamento della popolazione sta perciò richiamando l'attenzione sul tema della sostenibilità delle politiche per la non autosufficienza rivolte agli ultrasessantacinquenni.
L'aspettativa di vita è aumentata e le condizioni di salute degli anziani di oggi sono in generale buone e in continuo miglioramento. Gli interventi di prevenzione e di educazione sanitaria hanno contribuito a diffondere anche tra gli anziani la consapevolezza di investire nella propria salute, adottando stili di vita corretti e abitudini sane, così da ritardare gli effetti negativi dell'età. In Veneto gli anziani si ritengono molto o abbastanza soddisfatti del proprio stato di salute (il 68%) e quanti si percepiscono in buona salute superano coloro che dichiarano di stare male, più che a livello nazionale. Tra le persone di età 65-74 anni il 42% giudica di stare bene o molto bene contro il 16% che si dichiara in cattive condizioni di salute; il resto dice di sentirsi né bene né male. Con l'avanzare dell'età, dai 75 anni in poi, diminuisce la percentuale di chi si dichiara in buona salute (22%), mentre la maggior parte degli anziani preferisce non sbilanciarsi troppo, dicendo di non stare troppo bene ma neanche male (52%). Più spesso sono le donne ad avere una peggiore percezione della propria salute e il divario rispetto agli uomini aumenta all'elevarsi dell'età.
Anche se essere anziano, quindi, non significa necessariamente essere malato o disabile, esiste una certa associazione tra vecchiaia e insorgenza di malattie degenerative, condizione di non autosufficienza e disabilità, soprattutto a età molto avanzate. Ad esempio in Veneto il 68% degli anziani di 75 anni e oltre soffre di due o più patologie croniche-degenerative, vedendo peggiorare la qualità della propria vita in termini di riduzione o perdita di autonomia nelle abituali attività della vita quotidiana, mentre per le persone di età 65-74 anni la prevalenza della multicronicità è del 46%.
Pertanto, se è vero che la vita media si allunga, è vero anche che nell'ultima parte della vita l'anziano non sarà autosufficiente, anzi il periodo compreso tra l'insorgere della non autosufficienza e il decesso è destinato nel tempo a dilatarsi.
Alla luce di ciò, una buona programmazione sanitaria si preoccupa non solo di aumentare la speranza di vita della popolazione, ma anche di garantire agli anni di vita guadagnati buone condizioni di salute, impegnandosi a mantenere gli anziani in una condizione autonoma e attiva, anche per le positive ricadute in termini economici. Infatti, secondo una stima dell'Unione Europea (Nota 2), nell'ottimistica ipotesi che l'aspettativa di vita in condizione di buona salute evolvesse come l'aspettativa di vita, si avrebbe un abbattimento significativo del previsto aumento della spesa sanitaria determinato dall'invecchiamento della popolazione, fino quasi a dimezzarsi. Tuttavia, dal momento che in futuro i più anziani, oltre gli ottant'anni, costituiranno la fascia di età della popolazione cha aumenterà più in fretta, la spesa pubblica per l'assistenza a lungo termine sarà destinata a crescere sensibilmente. Si tenga anche conto che un'ampia quota della spesa sanitaria totale che una persona incontra nel corso della propria vita è legata alla fase finale dell'esistenza.
Quando le condizioni di salute limitano l'autosufficienza dell'anziano, attualmente sono di solito i figli a prendersene cura, anche compensando le carenze del sistema di welfare pubblico. Il modello italiano, infatti, è da sempre basato sulla disponibilità della famiglia a dare supporto concreto e affettivo ai soggetti più vulnerabili: la famiglia continua a essere il principale ammortizzatore sociale, proteggendo i suoi componenti da situazioni di fragilità e nei passaggi cruciali delle fasi del ciclo di vita. Ma se in passato gli anziani potevano contare sulla presenza di numerosi figli e delle donne di casa che non lavoravano, molti degli anziani di domani potrebbero soffrire la mancanza di una rete familiare allargata, specie nei casi di indebolimento della famiglia e di sfarinamento dei rapporti tra i componenti. E' innegabile constatare, quindi, che la famiglia faticherà sempre di più a sostenere adeguatamente il carico assistenziale, cui dovrà sopperire il sistema di assistenza formale.
L'evoluzione della spesa sanitaria dipenderà quindi non solo dall'invecchiamento della popolazione, ma anche dall'incidenza della disabilità tra gli anziani, dal disequilibrio tra cure formali e informali, oltre che dalla tipologia di servizi che il sistema intende mettere a disposizione.
Residenziale, semiresidenziale o domiciliare, di natura economica o in forma di servizi. La rete assistenziale rivolta agli anziani non autosufficienti nel Veneto è frutto di politiche che negli anni hanno prodotto una molteplicità di interventi sempre più in grado di prendere in carico le persone in relazione alla complessità del loro bisogno sociale e sanitario. L'aumento della qualità e della quantità dell'offerta ha portato negli ultimi anni a incrementi della spesa regionale superiori al costo della vita e ai trend demografici. L'invecchiamento della popolazione sta perciò richiamando l'attenzione sul tema della sostenibilità delle politiche per la non autosufficienza rivolte agli ultrasessantacinquenni.
In soli otto anni, dal 2001 al 2009, il Veneto è cresciuto di oltre 382.000 residenti. Di questi il 38,7% ha più di 65 anni, e rientra perciò nella classe demografica degli "anziani"; nelle età più avanzate, 75 anni e oltre, sono il 24%. Sono dati significativi perché gli over 65 in Veneto incidono oggi per quasi il 20% della popolazione e gli ultrasettantacinquenni per il 9,6%.
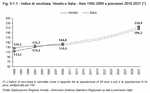
C'è un ulteriore indicatore che ci dice quanto sta invecchiando la nostra popolazione. Si chiama indice di vecchiaia e si misura in percentuale dividendo il numero dei residenti over 65 con quello della popolazione di età tra 0 e 14 anni. In Veneto questo indice era di 126,4% nel 1995 e 135,2% nel 2001. Nel 2009 è pari a 139,9%, mentre in Italia è 144%. (Figura 9.1.1)
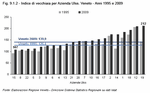
Nei diversi territori delle Aziende Ulss del Veneto l'indice di vecchiaia varia significativamente. Sempre nel 2009 l'Ulss più giovane è la 15 dell'Alta Padovana, con un indice di vecchiaia del 107%, seguita dalla Ulss 8 di Asolo (107,5%), mentre la più anziana è l'Ulss 19 di Adria, con un indice di 212%, di poco superiore a quello dell'Ulss 12 Veneziana (208,7%). (Figura 9.1.2)
Elaborando le previsioni demografiche dell'Istat, nel 2021 e nel 2031 l'incidenza della popolazione anziana nel Veneto sarà del 22,5% e del 26,5% rispettivamente. Nella popolazione del Veneto la quota di anziani continuerà perciò a crescere a causa dell'allungamento della speranza di vita. Inoltre è attesa una riduzione della quota di giovani. Pertanto la struttura della popolazione sarà sempre più sbilanciata verso l'età avanzata e ciò comporterà sfide sempre più complesse per il Sistema Socio Sanitario regionale. (Per un approfondimento sull'invecchiamento della popolazione si veda il capitolo 7).
C'è un ulteriore indicatore che ci dice quanto sta invecchiando la nostra popolazione. Si chiama indice di vecchiaia e si misura in percentuale dividendo il numero dei residenti over 65 con quello della popolazione di età tra 0 e 14 anni. In Veneto questo indice era di 126,4% nel 1995 e 135,2% nel 2001. Nel 2009 è pari a 139,9%, mentre in Italia è 144%. (Figura 9.1.1)
Nei diversi territori delle Aziende Ulss del Veneto l'indice di vecchiaia varia significativamente. Sempre nel 2009 l'Ulss più giovane è la 15 dell'Alta Padovana, con un indice di vecchiaia del 107%, seguita dalla Ulss 8 di Asolo (107,5%), mentre la più anziana è l'Ulss 19 di Adria, con un indice di 212%, di poco superiore a quello dell'Ulss 12 Veneziana (208,7%). (Figura 9.1.2)
Elaborando le previsioni demografiche dell'Istat, nel 2021 e nel 2031 l'incidenza della popolazione anziana nel Veneto sarà del 22,5% e del 26,5% rispettivamente. Nella popolazione del Veneto la quota di anziani continuerà perciò a crescere a causa dell'allungamento della speranza di vita. Inoltre è attesa una riduzione della quota di giovani. Pertanto la struttura della popolazione sarà sempre più sbilanciata verso l'età avanzata e ciò comporterà sfide sempre più complesse per il Sistema Socio Sanitario regionale. (Per un approfondimento sull'invecchiamento della popolazione si veda il capitolo 7).
Le scelte legislative e amministrative regionali hanno sempre tenuto conto dell'incremento degli utenti dei servizi per la non autosufficienza. Non sono stati aumentati, però, solo gli stanziamenti a bilancio regionale, ma si è lavorato sull'organizzazione del sistema. È stato infatti confermato l'obiettivo dell'integrazione socio-sanitaria all'interno della programmazione regionale e della sua attuazione a livello locale attraverso i Piani di Zona. La migliore definizione normativa è contenuta nell'articolo 124 della LR 11/2001 che nel definire i servizi sociali afferma: "La Regione, al fine di migliorare la qualità della vita e l'efficacia degli interventi volti alla conservazione dello stato di benessere e alla prevenzione e rimozione delle cause di nocività, disagio e malattia, persegue l'obiettivo dell'integrazione tra i servizi sociali e quelli sanitari. La Regione tutela la salute, nel significato più ampio del termine, come fondamentale diritto della persona e interesse della comunità".
Più recentemente, con l'approvazione della legge regionale 30/2009 è stato completato il percorso istitutivo del Fondo regionale per la non autosufficienza, che ha lo scopo di assicurare alle persone non autosufficienti un sistema regionale di assistenza sociale e socio-sanitaria, nonché di protezione e tutela delle famiglie che le assistono.
Il Fondo riunisce le risorse del Fondo già costituito con l'articolo 3 della legge finanziaria regionale del 2008, quelle del Fondo per la domiciliarità di cui all'articolo 26 della LR 9/2005, quelle per i servizi di telesoccorso e telecontrollo e le risorse destinate al finanziamento dei centri diurni per persone con disabilità.
Nel Fondo confluiscono inoltre i finanziamenti derivanti dallo Stato o da altri soggetti pubblici destinati alla non autosufficienza. E proprio in funzione di una maggiore sostenibilità del sistema di offerta, l'articolo 7 della LR 30/2009 ha previsto ulteriori forme di entrata, tra le quali l'introduzione di una quota del gettito dell'addizionale regionale all'IRPEF. Per l'attuazione di questa norma non sono ancora state emanate specifiche disposizioni.
Più recentemente, con l'approvazione della legge regionale 30/2009 è stato completato il percorso istitutivo del Fondo regionale per la non autosufficienza, che ha lo scopo di assicurare alle persone non autosufficienti un sistema regionale di assistenza sociale e socio-sanitaria, nonché di protezione e tutela delle famiglie che le assistono.
Il Fondo riunisce le risorse del Fondo già costituito con l'articolo 3 della legge finanziaria regionale del 2008, quelle del Fondo per la domiciliarità di cui all'articolo 26 della LR 9/2005, quelle per i servizi di telesoccorso e telecontrollo e le risorse destinate al finanziamento dei centri diurni per persone con disabilità.
Nel Fondo confluiscono inoltre i finanziamenti derivanti dallo Stato o da altri soggetti pubblici destinati alla non autosufficienza. E proprio in funzione di una maggiore sostenibilità del sistema di offerta, l'articolo 7 della LR 30/2009 ha previsto ulteriori forme di entrata, tra le quali l'introduzione di una quota del gettito dell'addizionale regionale all'IRPEF. Per l'attuazione di questa norma non sono ancora state emanate specifiche disposizioni.
In questa analisi ci soffermiamo sulle politiche per la non autosufficienza che hanno come destinatari le persone anziane. Il sistema di intervento adottato è fondato sul binomio residenzialità-domiciliarità.
L'evoluzione delle politiche sanitarie ha teso a limitare i ricoveri ospedalieri alla sola fase dell'acuzie e del trattamento delle fasi immediatamente successive, rinviando alla rete territoriale dei servizi residenziali i trattamenti di lungo-assistenza e di riabilitazione prolungata. La modalità di assistenza che convenzionalmente sta al di sotto delle tre ore di intervento sanitario sul singolo soggetto è definita "estensiva". E' questo l'ambito nel quale si collocano le strutture della nostra rete di accoglienza extraospedaliera, che la DGR 751/2000 ha articolato in tre tipologie di servizi, caratterizzati dai livelli di assistenza sanitaria medio, oggi denominato di 2° livello, ridotto e minimo, oggi di 1° livello, con un rapporto di 1 posto di secondo livello ogni 3 di primo livello.
Tale assetto è stato confermato dalla DGR 464/2006, che ha aggiornato la programmazione regionale in materia di residenzialità. Tra le novità portate da questo provvedimento, sono stati ridefiniti i criteri per il calcolo del fabbisogno, che è un parametro teorico, da aggiornare annualmente, finalizzato alla determinazione del numero di impegnative di residenzialità da assegnare, nonché del numero di posti letto autorizzabili, per Azienda Ulss. Questo numero fornisce in maniera unitaria il rapporto tra le classi di età e la specificità del territorio. Viene infatti determinato moltiplicando le classi di popolazione residenti nell'Ulss per i seguenti coefficienti:
Altra novità è l'introduzione dell'impegnativa di residenzialità (Nota 4), titolo rilasciato direttamente al cittadino per l'accesso alle prestazioni residenziali e semiresidenziali, a garanzia di una maggiore libertà di scelta delle strutture di accoglienza da parte dell'utente o dei suoi familiari. La nuova programmazione considera anche l'accoglienza nelle Sezioni Alta Protezione Alzheimer (SAPA), nei servizi per Stati Vegetativi Permanenti (SVP) e gli interventi temporanei di sollievo presso strutture residenziali.
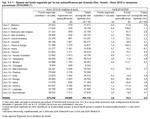
E' previsto che l'assegnazione delle impegnative di residenzialità avvenga sulla base della disponibilità del bilancio regionale e in rapporto al fabbisogno calcolato come abbiamo appena visto. L'allineamento a quest'ultimo parametro viene condotto con gradualità temporale, perché l'assegnazione delle impegnative alle Ulss aveva tenuto conto in passato anche dei posti letto già esistenti nei singoli territori. In alcune Aziende perciò il numero di impegnative è superiore al parametro medio regionale, e in altre è inferiore. Eventuali nuove impegnative saranno assegnate alle Aziende Ulss sotto parametro, in funzione del gap da colmare sulla media regionale. Questa evoluzione è rappresentata dalla tabella seguente, nella quale non è stato ancora preso formalmente atto dello spostamento di impegnative, a partire dal 1 gennaio 2010 dalla Ulss 14 alla Ulss 16 a seguito dell'entrata in vigore della LR 22/2008, che ha trasferito nove comuni della Saccisica dalla Ulss 14 alla Ulss 16. (Tabella 9.3.1)
Oggi la distribuzione delle impegnative di residenzialità per le persone non autosufficienti nel Veneto, per tutti i profili assistenziali, è di 19.859 impegnative di 1° livello assistenziale, di 3.966 di 2° livello assistenziale, di 795 impegnative di 1° livello e 24 di 2° livello per religiosi, che non rientrano nel sistema di offerta alla residenzialità e non sono perciò parametrate al fabbisogno, 1.211 per centri diurni per anziani, 150 per Sezioni Alta Protezione Alzheimer (SAPA), 165 per Stati Vegetativi Permanenti (SVP). (Tabella 9.3.2)
Il rapporto tra impegnative di residenzialità e fabbisogno è mediamente di 87 impegnative ogni 100 unità di fabbisogno. Vi sono oggi 13 Aziende Ulss che superano questo parametro e 8 che sono collocate al di sotto di esso. (Figura 9.3.2)
Da ultimo vogliamo anche considerare il valore delle singole impegnative di residenzialità, che unitariamente si definiscono "quote di rilievo sanitario". Esse rappresentano una parte del valore della retta resa all'ente gestore per l'accoglienza della persona in una struttura residenziale autorizzata, in relazione alla tipologia del servizio e ai suoi bisogni assistenziali e coprono principalmente le spese per gli operatori socio-sanitari, per gli infermieri e per le attività sociali. L'altra parte della retta è costituito dalla cosiddetta "quota alberghiera" che viene pagata direttamente dall'utente o dal Comune nei casi previsti.
Le impegnative di residenzialità di 1° e 2° livello assistenziale sono quelle che assorbono la maggior parte della spesa regionale per la residenzialità extraospedaliera. Il loro valore dal 2001 al 2010 è aumentato rispettivamente del 46%, passando da 33,57 a 49 euro, e del 54,9%, da 36,15 a 56 euro.
Moltiplicato per 365 giorni, il valore pro capite dell'impegnativa di residenzialità nel 2010 è pari a 17.885 euro il 1° livello assistenziale e a 20.440 euro per il 2° livello. (Figura 9.3.3)
L'insieme delle politiche a sostegno della domiciliarità è suddiviso in tre aree di intervento, come previste dalla DGR 39/2006, che ha definito il "Piano locale della domiciliarità". Si tratta di
Per quanto riguarda i servizi erogati a domicilio, la DGR 39/2006 fa esclusivamente riferimento ai servizi di carattere socio-assistenziale in senso stretto, che sono di competenza istituzionale e finanziaria dell'Ente locale, con possibilità di delega all'Ulss se previsto dal Piano di Zona. Sono servizi finalizzati alla prevenzione, al mantenimento o al recupero di potenzialità residue che permettono alla persona anziana non autosufficiente di permanere nel proprio domicilio e nel contesto di relazione, e di fornire un supporto al loro caregiver. Le prestazioni vengono erogate direttamente dal Comune, salvo delega dell'Azienda Ulss, e in genere comprendono la fornitura pasti, l'aiuto domestico, il trasporto, il sostegno psico-sociale e di risocializzazione.
I servizi di assistenza domiciliare che offrono prestazioni di assistenza diretta alla persona attraverso l'assistenza tutelare e la collaborazione con figure infermieristiche rientrano nei livelli essenziali di assistenza regionali (Nota 5). Sono stati determinati gli obiettivi di questi interventi sia dal punto di vista degli utenti serviti che delle risorse umane per il loro conseguimento (Nota 6). Per quanto riguarda gli utenti, l'obiettivo è quello di offrire copertura assistenziale ad almeno il 2% della popolazione ultrasessantacinquenne. Nel 2009 a livello regionale tale rapporto è stato del 1,62%. (Figura 9.3.4)
Dal punto di vista del rapporto tra operatori e utenti, l'obiettivo è di disporre di 1 operatore di assistenza (Nota 7) equivalente a tempo pieno per un numero di utenti compreso tra 6 e 14. Il valore medio regionale nel 2009 è stato di 9,8 utenti per operatore, con un valore minimo di 2,3 utenti nella Ulss 12 e un valore massimo di 57,9 utenti nella Ulss 7. (Figura 9.3.5)
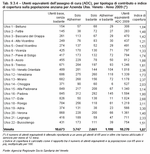
Per quanto riguarda l'Assegno di Cura (ADC), nel corso del 2009 il totale delle persone fisiche che ne hanno usufruito, anche per un arco temporale inferiore ai 12 mesi, sono state 23.431. Il numero degli utenti equivalenti, calcolato come se tutti gli utenti ne avessero usufruito per 12 mesi esatti, è di 18.270. Di questi, 3.747 hanno beneficiato del maggiore contributo perché portatori di Alzheimer o altre demenze con disturbi comportamentali, 2.661perchè hanno usufruito di badante, 1.190 perché con Alzheimer e badante insieme.
Il valore medio annuo dell'Assegno di Cura è stato di 2.822,41 euro; quello dell'ADC per i portatori di Alzheimer è stato di 4.527,44 euro, per chi ha usufruito di badante 3.257,27 euro, per chi, con Alzheimer, ha usufruito di badante 4.767,38 euro; è stato mediamente di 1.898,50 euro per i rimanenti utenti.
Anche per l'ADC è stato ricavato un indice di copertura - che tuttavia non costituisce un obiettivo, in quanto l'ADC non richiede la messa in campo di particolari risorse organizzative di servizio - che è stato nel 2009 mediamente di 1,87 utenti equivalenti ogni 100 residenti ultrasessantacinquenni. (Tabella 9.3.4)
Per quanto riguarda il "sollievo", infine, questa misura è stata avviata sperimentalmente con la DGR 3960/2001, con lo scopo di introdurre particolari forme di sostegno a favore di famiglie impegnate nell'assistenza in casa di persone in condizione di non autosufficienza. Tali formule, qualificate come "buono servizio" e "buono sollievo", consentono alle famiglie di ricorrere a ricoveri temporanei del proprio congiunto assistito ovvero di fruire di servizi integrativi rispetto a quelli garantiti dal sistema assistenziale della domiciliarità.
Questa forma di intervento nasceva con la ratio di rispondere con tempestività a bisogni urgenti ed è oggi organizzata in maniera diversa da Ulss ad Ulss, anche secondo le diverse indicazioni dei Piani di Zona. E' perciò difficile ricavarne una puntuale disamina circa l'utilizzo.
La residenzialità
Il più recente modello di assistenza alle persone in condizione di non autosufficienza e non assistibili a domicilio è stato definito nella nostra regione a partire dalla DGR 751/2000, un caposaldo che, in seguito all'ultima riforma del sistema sanitario nazionale, ha completato la programmazione regionale delle strutture di residenzialità che offrono assistenza sanitaria, medica, infermieristica e riabilitativa, e sociale di rilievo sanitario. L'evoluzione delle politiche sanitarie ha teso a limitare i ricoveri ospedalieri alla sola fase dell'acuzie e del trattamento delle fasi immediatamente successive, rinviando alla rete territoriale dei servizi residenziali i trattamenti di lungo-assistenza e di riabilitazione prolungata. La modalità di assistenza che convenzionalmente sta al di sotto delle tre ore di intervento sanitario sul singolo soggetto è definita "estensiva". E' questo l'ambito nel quale si collocano le strutture della nostra rete di accoglienza extraospedaliera, che la DGR 751/2000 ha articolato in tre tipologie di servizi, caratterizzati dai livelli di assistenza sanitaria medio, oggi denominato di 2° livello, ridotto e minimo, oggi di 1° livello, con un rapporto di 1 posto di secondo livello ogni 3 di primo livello.
Tale assetto è stato confermato dalla DGR 464/2006, che ha aggiornato la programmazione regionale in materia di residenzialità. Tra le novità portate da questo provvedimento, sono stati ridefiniti i criteri per il calcolo del fabbisogno, che è un parametro teorico, da aggiornare annualmente, finalizzato alla determinazione del numero di impegnative di residenzialità da assegnare, nonché del numero di posti letto autorizzabili, per Azienda Ulss. Questo numero fornisce in maniera unitaria il rapporto tra le classi di età e la specificità del territorio. Viene infatti determinato moltiplicando le classi di popolazione residenti nell'Ulss per i seguenti coefficienti:
- 0,06% per la popolazione residente compresa nella fascia 0-64 anni;
- 0,65% (+0,5% per i territori di montagna (Nota 3) e Venezia insulare) per la popolazione tra 65 e 74 anni;
- 4,40% (+1% per i territori di montagna e Venezia insulare) per la popolazione over 75 anni.
Altra novità è l'introduzione dell'impegnativa di residenzialità (Nota 4), titolo rilasciato direttamente al cittadino per l'accesso alle prestazioni residenziali e semiresidenziali, a garanzia di una maggiore libertà di scelta delle strutture di accoglienza da parte dell'utente o dei suoi familiari. La nuova programmazione considera anche l'accoglienza nelle Sezioni Alta Protezione Alzheimer (SAPA), nei servizi per Stati Vegetativi Permanenti (SVP) e gli interventi temporanei di sollievo presso strutture residenziali.
E' previsto che l'assegnazione delle impegnative di residenzialità avvenga sulla base della disponibilità del bilancio regionale e in rapporto al fabbisogno calcolato come abbiamo appena visto. L'allineamento a quest'ultimo parametro viene condotto con gradualità temporale, perché l'assegnazione delle impegnative alle Ulss aveva tenuto conto in passato anche dei posti letto già esistenti nei singoli territori. In alcune Aziende perciò il numero di impegnative è superiore al parametro medio regionale, e in altre è inferiore. Eventuali nuove impegnative saranno assegnate alle Aziende Ulss sotto parametro, in funzione del gap da colmare sulla media regionale. Questa evoluzione è rappresentata dalla tabella seguente, nella quale non è stato ancora preso formalmente atto dello spostamento di impegnative, a partire dal 1 gennaio 2010 dalla Ulss 14 alla Ulss 16 a seguito dell'entrata in vigore della LR 22/2008, che ha trasferito nove comuni della Saccisica dalla Ulss 14 alla Ulss 16. (Tabella 9.3.1)
Oggi la distribuzione delle impegnative di residenzialità per le persone non autosufficienti nel Veneto, per tutti i profili assistenziali, è di 19.859 impegnative di 1° livello assistenziale, di 3.966 di 2° livello assistenziale, di 795 impegnative di 1° livello e 24 di 2° livello per religiosi, che non rientrano nel sistema di offerta alla residenzialità e non sono perciò parametrate al fabbisogno, 1.211 per centri diurni per anziani, 150 per Sezioni Alta Protezione Alzheimer (SAPA), 165 per Stati Vegetativi Permanenti (SVP). (Tabella 9.3.2)
Il rapporto tra impegnative di residenzialità e fabbisogno è mediamente di 87 impegnative ogni 100 unità di fabbisogno. Vi sono oggi 13 Aziende Ulss che superano questo parametro e 8 che sono collocate al di sotto di esso. (Figura 9.3.2)
Da ultimo vogliamo anche considerare il valore delle singole impegnative di residenzialità, che unitariamente si definiscono "quote di rilievo sanitario". Esse rappresentano una parte del valore della retta resa all'ente gestore per l'accoglienza della persona in una struttura residenziale autorizzata, in relazione alla tipologia del servizio e ai suoi bisogni assistenziali e coprono principalmente le spese per gli operatori socio-sanitari, per gli infermieri e per le attività sociali. L'altra parte della retta è costituito dalla cosiddetta "quota alberghiera" che viene pagata direttamente dall'utente o dal Comune nei casi previsti.
Le impegnative di residenzialità di 1° e 2° livello assistenziale sono quelle che assorbono la maggior parte della spesa regionale per la residenzialità extraospedaliera. Il loro valore dal 2001 al 2010 è aumentato rispettivamente del 46%, passando da 33,57 a 49 euro, e del 54,9%, da 36,15 a 56 euro.
Moltiplicato per 365 giorni, il valore pro capite dell'impegnativa di residenzialità nel 2010 è pari a 17.885 euro il 1° livello assistenziale e a 20.440 euro per il 2° livello. (Figura 9.3.3)
La domiciliarità
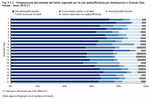
È sempre più considerata l'importanza di mantenere l'anziano non autosufficiente nel proprio ambiente familiare e nel proprio contesto abitativo e sociale. Perciò da alcuni anni l'orientamento delle politiche regionali sta assecondando la permanenza della persona anziana al proprio domicilio e riservando l'accoglienza residenziale alle persone non altrimenti assistibili. Anche in ambito domiciliare è necessario garantire la qualità e l'appropriatezza degli interventi, nonché l'accessibilità e la sostenibilità economica dei servizi.L'insieme delle politiche a sostegno della domiciliarità è suddiviso in tre aree di intervento, come previste dalla DGR 39/2006, che ha definito il "Piano locale della domiciliarità". Si tratta di
- interventi erogati a domicilio e di supporto alla famiglia, che devono impegnare almeno il 20% delle risorse della domiciliarità: assistenza domiciliare sociale (SAD), sanitaria, comprensiva della fornitura di protesi e ausili, e integrata socio-sanitaria (ADI), telesoccorso e telecontrollo, interventi delle reti solidaristiche della comunità locale.
- Interventi di supporto economico (almeno il 45 % delle risorse): assegni di cura rivolti alle persone e alle famiglie, differenti a seconda del carico di cura, delle tipologie e della modalità di assistenza fornita (utenti "base", utenti con Alzheimer, con badante, e con Alzheimer e badante insieme) nonché, della situazione economica, che deve essere inferiore a circa 15.000 euro di ISEE per poter accedere al beneficio.
- Interventi di sollievo alla famiglia (almeno il 7% delle risorse): ricoveri temporanei, soggiorni climatici, ecc., per persone in stato di dipendenza assistenziale.
Per quanto riguarda i servizi erogati a domicilio, la DGR 39/2006 fa esclusivamente riferimento ai servizi di carattere socio-assistenziale in senso stretto, che sono di competenza istituzionale e finanziaria dell'Ente locale, con possibilità di delega all'Ulss se previsto dal Piano di Zona. Sono servizi finalizzati alla prevenzione, al mantenimento o al recupero di potenzialità residue che permettono alla persona anziana non autosufficiente di permanere nel proprio domicilio e nel contesto di relazione, e di fornire un supporto al loro caregiver. Le prestazioni vengono erogate direttamente dal Comune, salvo delega dell'Azienda Ulss, e in genere comprendono la fornitura pasti, l'aiuto domestico, il trasporto, il sostegno psico-sociale e di risocializzazione.
I servizi di assistenza domiciliare che offrono prestazioni di assistenza diretta alla persona attraverso l'assistenza tutelare e la collaborazione con figure infermieristiche rientrano nei livelli essenziali di assistenza regionali (Nota 5). Sono stati determinati gli obiettivi di questi interventi sia dal punto di vista degli utenti serviti che delle risorse umane per il loro conseguimento (Nota 6). Per quanto riguarda gli utenti, l'obiettivo è quello di offrire copertura assistenziale ad almeno il 2% della popolazione ultrasessantacinquenne. Nel 2009 a livello regionale tale rapporto è stato del 1,62%. (Figura 9.3.4)
Dal punto di vista del rapporto tra operatori e utenti, l'obiettivo è di disporre di 1 operatore di assistenza (Nota 7) equivalente a tempo pieno per un numero di utenti compreso tra 6 e 14. Il valore medio regionale nel 2009 è stato di 9,8 utenti per operatore, con un valore minimo di 2,3 utenti nella Ulss 12 e un valore massimo di 57,9 utenti nella Ulss 7. (Figura 9.3.5)
Per quanto riguarda l'Assegno di Cura (ADC), nel corso del 2009 il totale delle persone fisiche che ne hanno usufruito, anche per un arco temporale inferiore ai 12 mesi, sono state 23.431. Il numero degli utenti equivalenti, calcolato come se tutti gli utenti ne avessero usufruito per 12 mesi esatti, è di 18.270. Di questi, 3.747 hanno beneficiato del maggiore contributo perché portatori di Alzheimer o altre demenze con disturbi comportamentali, 2.661perchè hanno usufruito di badante, 1.190 perché con Alzheimer e badante insieme.
Il valore medio annuo dell'Assegno di Cura è stato di 2.822,41 euro; quello dell'ADC per i portatori di Alzheimer è stato di 4.527,44 euro, per chi ha usufruito di badante 3.257,27 euro, per chi, con Alzheimer, ha usufruito di badante 4.767,38 euro; è stato mediamente di 1.898,50 euro per i rimanenti utenti.
Anche per l'ADC è stato ricavato un indice di copertura - che tuttavia non costituisce un obiettivo, in quanto l'ADC non richiede la messa in campo di particolari risorse organizzative di servizio - che è stato nel 2009 mediamente di 1,87 utenti equivalenti ogni 100 residenti ultrasessantacinquenni. (Tabella 9.3.4)
Per quanto riguarda il "sollievo", infine, questa misura è stata avviata sperimentalmente con la DGR 3960/2001, con lo scopo di introdurre particolari forme di sostegno a favore di famiglie impegnate nell'assistenza in casa di persone in condizione di non autosufficienza. Tali formule, qualificate come "buono servizio" e "buono sollievo", consentono alle famiglie di ricorrere a ricoveri temporanei del proprio congiunto assistito ovvero di fruire di servizi integrativi rispetto a quelli garantiti dal sistema assistenziale della domiciliarità.
Questa forma di intervento nasceva con la ratio di rispondere con tempestività a bisogni urgenti ed è oggi organizzata in maniera diversa da Ulss ad Ulss, anche secondo le diverse indicazioni dei Piani di Zona. E' perciò difficile ricavarne una puntuale disamina circa l'utilizzo.
Figura 9.3.1
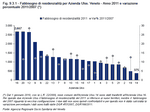
Tabella 9.3.1
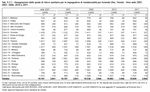
Tabella 9.3.2
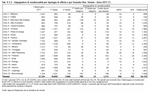
Figura 9.3.2
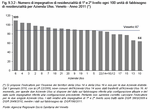
Figura 9.3.3
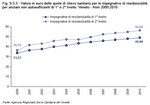
Tabella 9.3.3
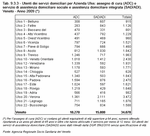
Figura 9.3.4
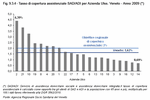
Figura 9.3.5
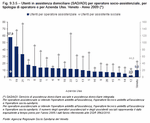
Tabella 9.3.4
Quanto costa la non autosufficienza nel Veneto? Per la risposta a questa domanda l'Agenzia Regionale Socio Sanitaria sta conducendo un lavoro di analisi comparata tra il fabbisogno, il finanziamento regionale e i costi dei servizi rilevati dalla contabilità delle Aziende Ulss, costi che superano il finanziamento del Fondo per la non autosufficienza e che ricadono sulla spesa sanitaria. Questa analisi verrà portata a termine e pubblicata entro il 2011.
In questo ambito possiamo riportare i dati di finanziamento regionale, evidenziando alcuni trend storici con un focus sugli anni più recenti. È stata citata all'inizio la LR 30/2009, che ha istituito il Fondo regionale per la non autosufficienza, inglobando i fondi storici che ne sono venuti a far parte, in primis quello istituito con l'articolo 3 della LR 1/2008 (finanziaria regionale). Tale fondo viene ripartito annualmente, previo parere della competente Commissione del Consiglio regionale del Veneto, sulla base di criteri e indicatori che devono essere esplicitati da appositi provvedimenti attuativi emanati dalla Giunta regionale.
Nel 2009 e nel 2010, i primi due esercizi finanziari di vigenza del fondo ai sensi dell'art. 3 della LR 1/2008, il riparto è stato effettuato rispettivamente per 680 e 704 milioni di euro, dei quali per ciascuno degli anni 668,450 milioni di euro provenienti dal Fondo sanitario regionale e i rimanenti per lo più da finanziamenti statali per la non autosufficienza. La scomposizione del fondo rimane pressoché uguale nei due anni e nel 2010 il 65% è destinato alla residenzialità degli anziani, il 13% alla domiciliarità di anziani e disabili, l'11% ai centri diurni per disabili e il 7% alla residenzialità dei disabili. Il 4%, infine, proviene dal fondo nazionale per la non autosufficienza. (Figura 9.4.1), (Figura 9.4.2) e (Tabella 9.4.1)
Il rapporto tra la parte del Fondo sanitario regionale (FSR) destinata alla non autosufficienza e il FSR stesso, dal 2001 al 2008 si attesta mediamente attorno al 6,4%. Tale percentuale aumenta poi in misura significativa e nel 2009 raggiunge l'8,7%, passando da 481 a 668 milioni di euro, perché l'art. 3 della LR 1/2008 ha portato nel Fondo per la non autosufficienza le risorse destinate ai centri diurni per disabili che precedentemente provenivano dal fondo sanitario indistinto e quelle destinate alla domiciliarità, che facevano parte del fondo sociale regionale. (Tabella 9.4.2)
Rimanendo alle politiche per gli anziani non autosufficienti, il trend del finanziamento per i servizi residenziali dal 2001 al 2010 ha registrato un aumento complessivo del 62%, a fronte di un aumento della popolazione anziana ultrasessantacinquenne nel medesimo periodo pari al 18%.
Il dato va considerato assieme all'aumento del costo della vita oltre che alla crescita quantitativa dell'investimento nei servizi residenziali nell'ultimo decennio. Questo trend rallenta nell'ultimo biennio attentandosi al 2,4%. Il motivo è che le politiche regionali hanno inteso potenziare negli anni più recenti il finanziamento della domiciliarità, utilizzando a questo scopo anche tutto il fondo nazionale della non autosufficienza. Si sono potenziati sia i servizi che il sostegno economico diretto alle famiglie con l'assegno di cura, che ha unificato i contributi economici per coloro che assistono a domicilio persone anziane non autosufficienti, in particolare affette da disturbi comportamentali. (Tabella 9.4.3)
Le scelte future saranno chiamate a una molteplice sfida, dettata sia dall'invecchiamento della popolazione che dalla sostenibilità del sistema. Da un lato sarà opportuno, oltre che equo, ridurre le differenze nell'offerta di servizi, in particolare residenziali, che ci sono tra le Aziende Ulss. A tale scopo potrà eventualmente essere compensato il sottodimensionamento della rete residenziale con una più mirata offerta di domiciliarità, nel suo mix di servizi e contributi economici diretti. Dall'altro andrà determinato un nuovo rapporto tra il finanziamento dei servizi residenziali e di quelli domiciliari. Questo calcolo sarà forse possibile anche dopo aver determinato l'entità delle risorse del fondo sanitario che oggi integrano la spesa per la non autosufficienza, soprattutto per quanto riguarda l'assistenza sia residenziale che domiciliare di tipo infermieristico, riabilitativo e medico per le persone non autosufficienti.
In questo ambito possiamo riportare i dati di finanziamento regionale, evidenziando alcuni trend storici con un focus sugli anni più recenti. È stata citata all'inizio la LR 30/2009, che ha istituito il Fondo regionale per la non autosufficienza, inglobando i fondi storici che ne sono venuti a far parte, in primis quello istituito con l'articolo 3 della LR 1/2008 (finanziaria regionale). Tale fondo viene ripartito annualmente, previo parere della competente Commissione del Consiglio regionale del Veneto, sulla base di criteri e indicatori che devono essere esplicitati da appositi provvedimenti attuativi emanati dalla Giunta regionale.
Nel 2009 e nel 2010, i primi due esercizi finanziari di vigenza del fondo ai sensi dell'art. 3 della LR 1/2008, il riparto è stato effettuato rispettivamente per 680 e 704 milioni di euro, dei quali per ciascuno degli anni 668,450 milioni di euro provenienti dal Fondo sanitario regionale e i rimanenti per lo più da finanziamenti statali per la non autosufficienza. La scomposizione del fondo rimane pressoché uguale nei due anni e nel 2010 il 65% è destinato alla residenzialità degli anziani, il 13% alla domiciliarità di anziani e disabili, l'11% ai centri diurni per disabili e il 7% alla residenzialità dei disabili. Il 4%, infine, proviene dal fondo nazionale per la non autosufficienza. (Figura 9.4.1), (Figura 9.4.2) e (Tabella 9.4.1)
Il rapporto tra la parte del Fondo sanitario regionale (FSR) destinata alla non autosufficienza e il FSR stesso, dal 2001 al 2008 si attesta mediamente attorno al 6,4%. Tale percentuale aumenta poi in misura significativa e nel 2009 raggiunge l'8,7%, passando da 481 a 668 milioni di euro, perché l'art. 3 della LR 1/2008 ha portato nel Fondo per la non autosufficienza le risorse destinate ai centri diurni per disabili che precedentemente provenivano dal fondo sanitario indistinto e quelle destinate alla domiciliarità, che facevano parte del fondo sociale regionale. (Tabella 9.4.2)
Rimanendo alle politiche per gli anziani non autosufficienti, il trend del finanziamento per i servizi residenziali dal 2001 al 2010 ha registrato un aumento complessivo del 62%, a fronte di un aumento della popolazione anziana ultrasessantacinquenne nel medesimo periodo pari al 18%.
Il dato va considerato assieme all'aumento del costo della vita oltre che alla crescita quantitativa dell'investimento nei servizi residenziali nell'ultimo decennio. Questo trend rallenta nell'ultimo biennio attentandosi al 2,4%. Il motivo è che le politiche regionali hanno inteso potenziare negli anni più recenti il finanziamento della domiciliarità, utilizzando a questo scopo anche tutto il fondo nazionale della non autosufficienza. Si sono potenziati sia i servizi che il sostegno economico diretto alle famiglie con l'assegno di cura, che ha unificato i contributi economici per coloro che assistono a domicilio persone anziane non autosufficienti, in particolare affette da disturbi comportamentali. (Tabella 9.4.3)
Le scelte future saranno chiamate a una molteplice sfida, dettata sia dall'invecchiamento della popolazione che dalla sostenibilità del sistema. Da un lato sarà opportuno, oltre che equo, ridurre le differenze nell'offerta di servizi, in particolare residenziali, che ci sono tra le Aziende Ulss. A tale scopo potrà eventualmente essere compensato il sottodimensionamento della rete residenziale con una più mirata offerta di domiciliarità, nel suo mix di servizi e contributi economici diretti. Dall'altro andrà determinato un nuovo rapporto tra il finanziamento dei servizi residenziali e di quelli domiciliari. Questo calcolo sarà forse possibile anche dopo aver determinato l'entità delle risorse del fondo sanitario che oggi integrano la spesa per la non autosufficienza, soprattutto per quanto riguarda l'assistenza sia residenziale che domiciliare di tipo infermieristico, riabilitativo e medico per le persone non autosufficienti.